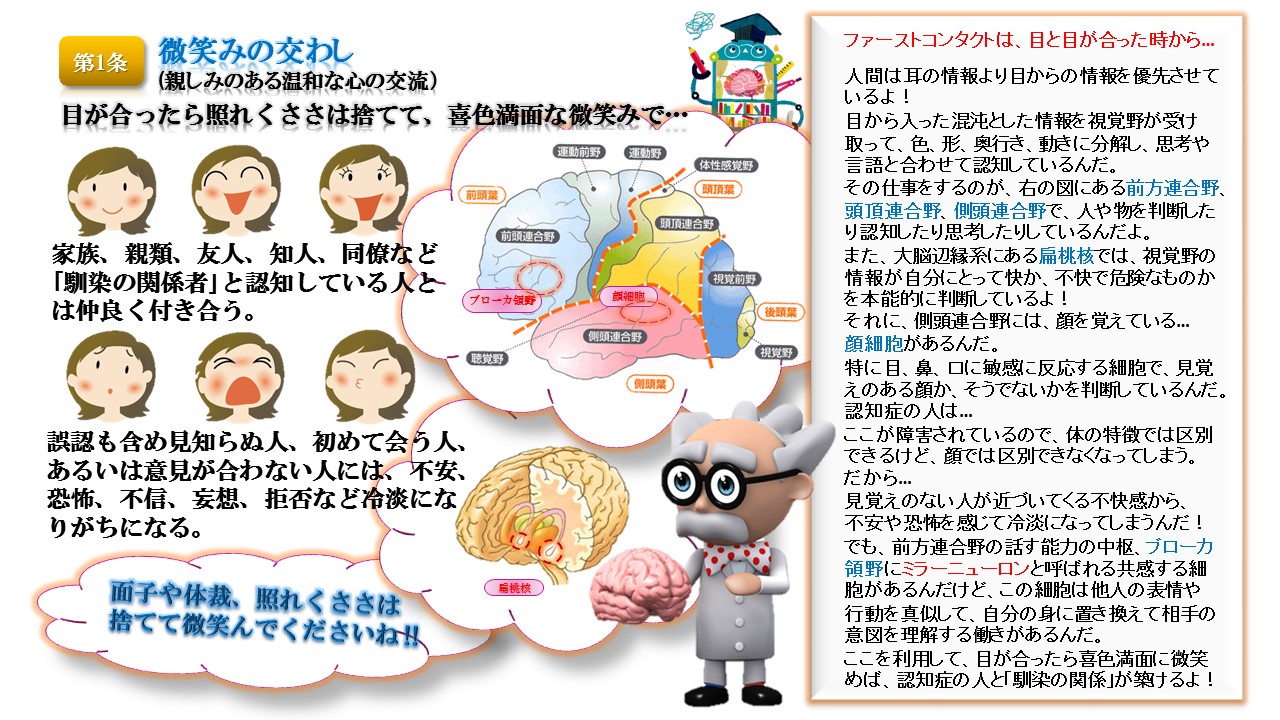
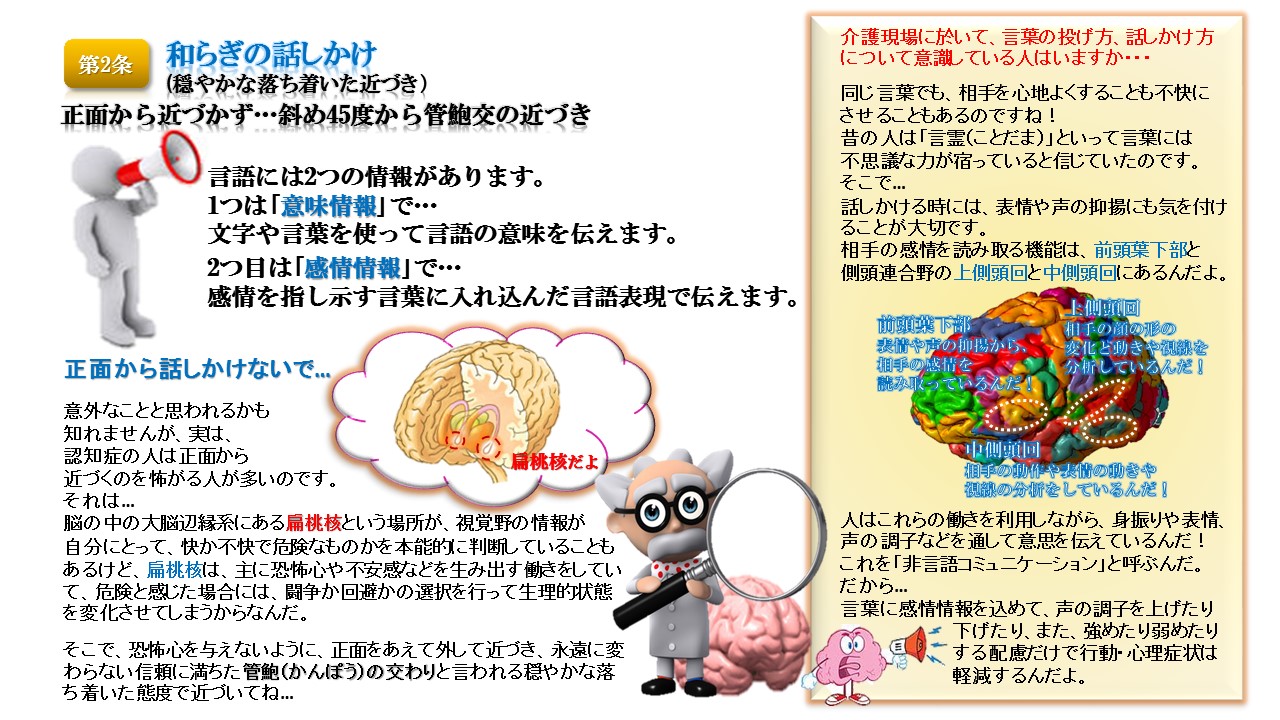
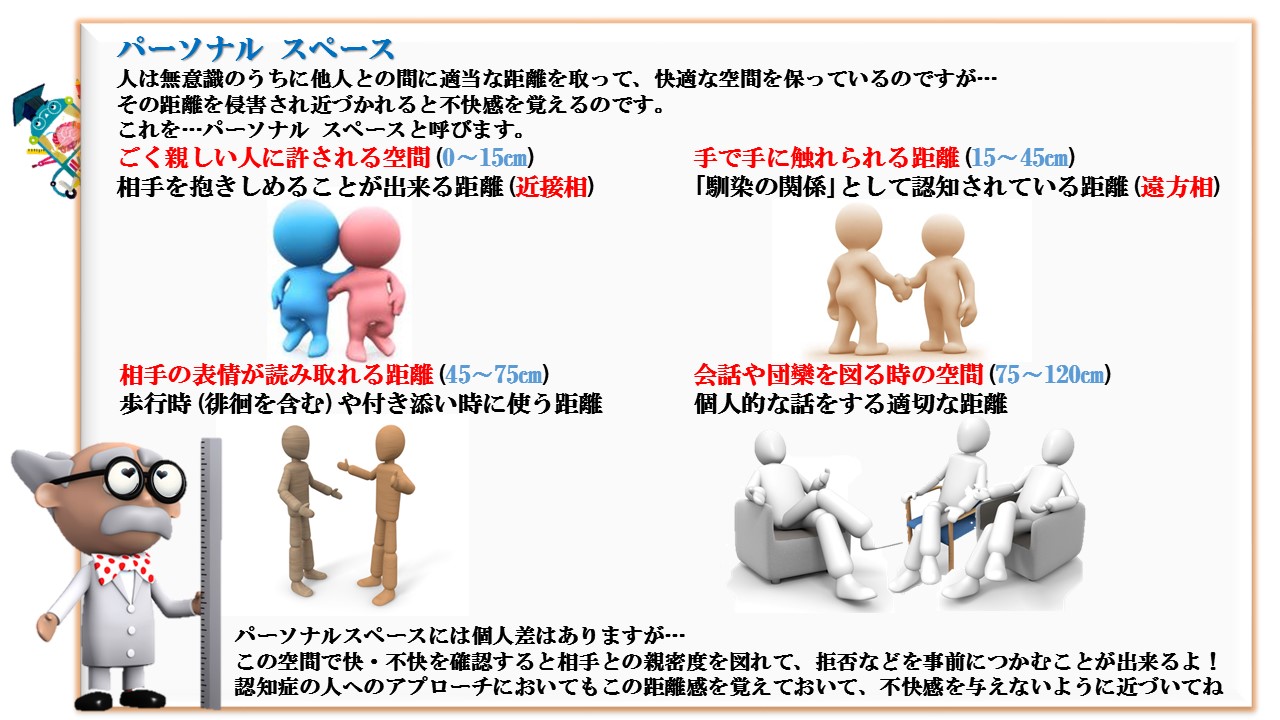
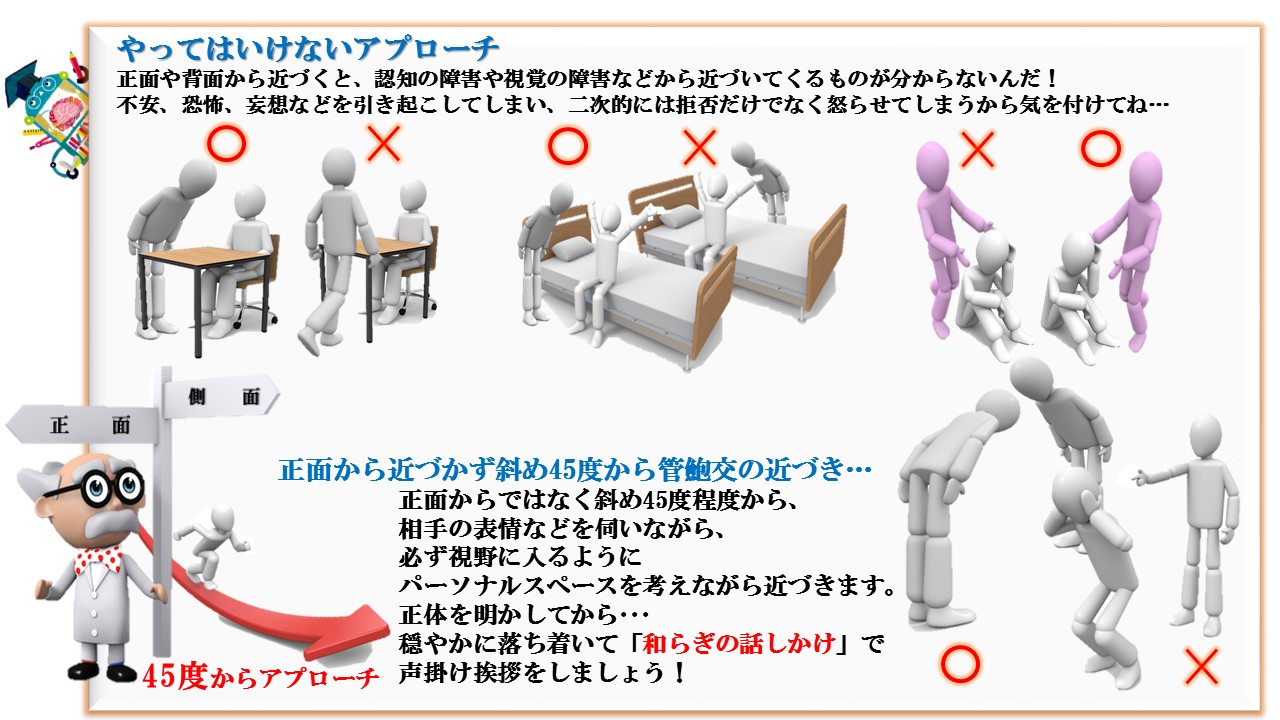
「認知症」という言葉自体は広まってきていますが、認知症という病気の実態はまだまだ知られていないのが現状です。介護専門職の間においてさえ、共通した理解がなかったり、適切な支援や対応によって豊かな生活を営めることが知られていなかったりします
基本的な考え方私たちは、認知症ケアに携わるすべての方々に「認知症」という病気や適切なケアプランに基づくケアの実施、生活障害の改善などについて知っていただきたいと願っています。
認知症の症状とは
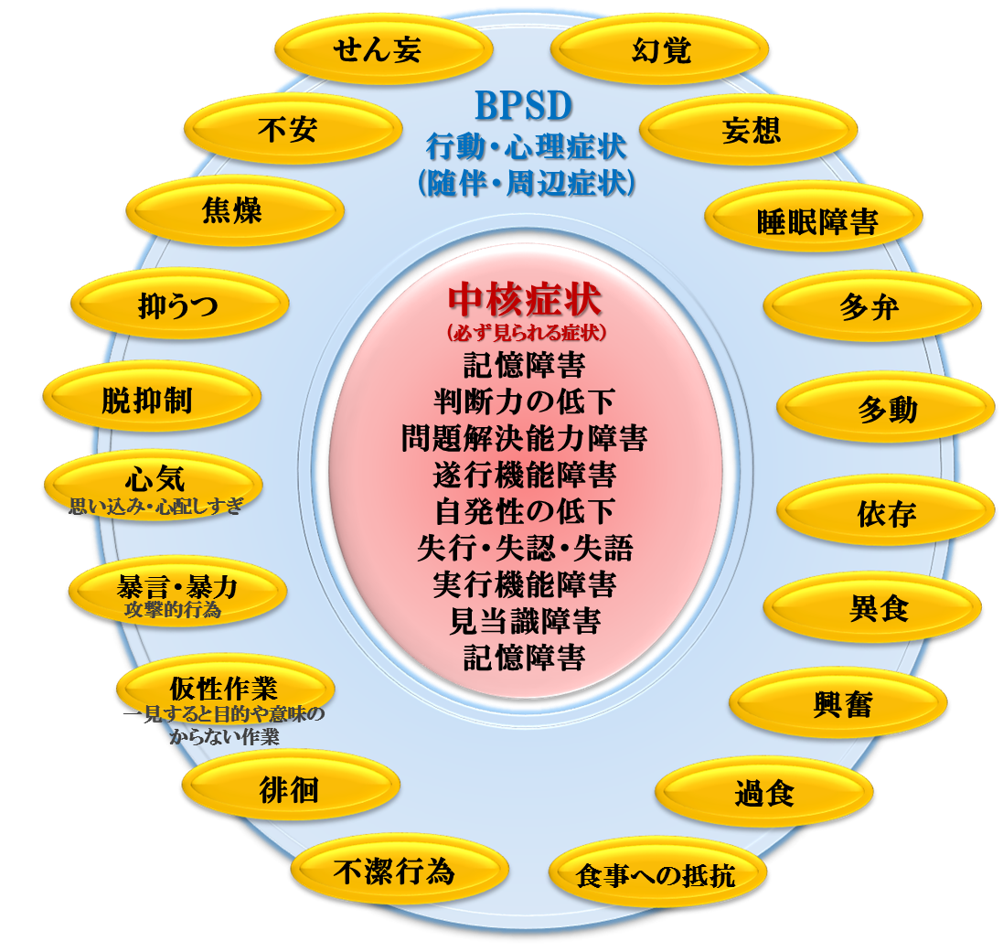
認知症は脳機能の病気で、症状は中核症状と周辺症状に分けられます。
中核症状としては、思考・推理・判断・適応・問題解決といった認知機能の障害があげられます。他に、記憶障害・判断力低下、見当識障害、言語障害(失語)、失行、失認"という高次機能障害もおこります。 また、それに付随してBPSD(Behavioral and Psychological Symptoms of Dementia:行動・心理症状)があらわれます。【不安】【抑うつ】【興奮】【徘徊】などで、この部分を続発させないよう、緩和ケアが必要です。
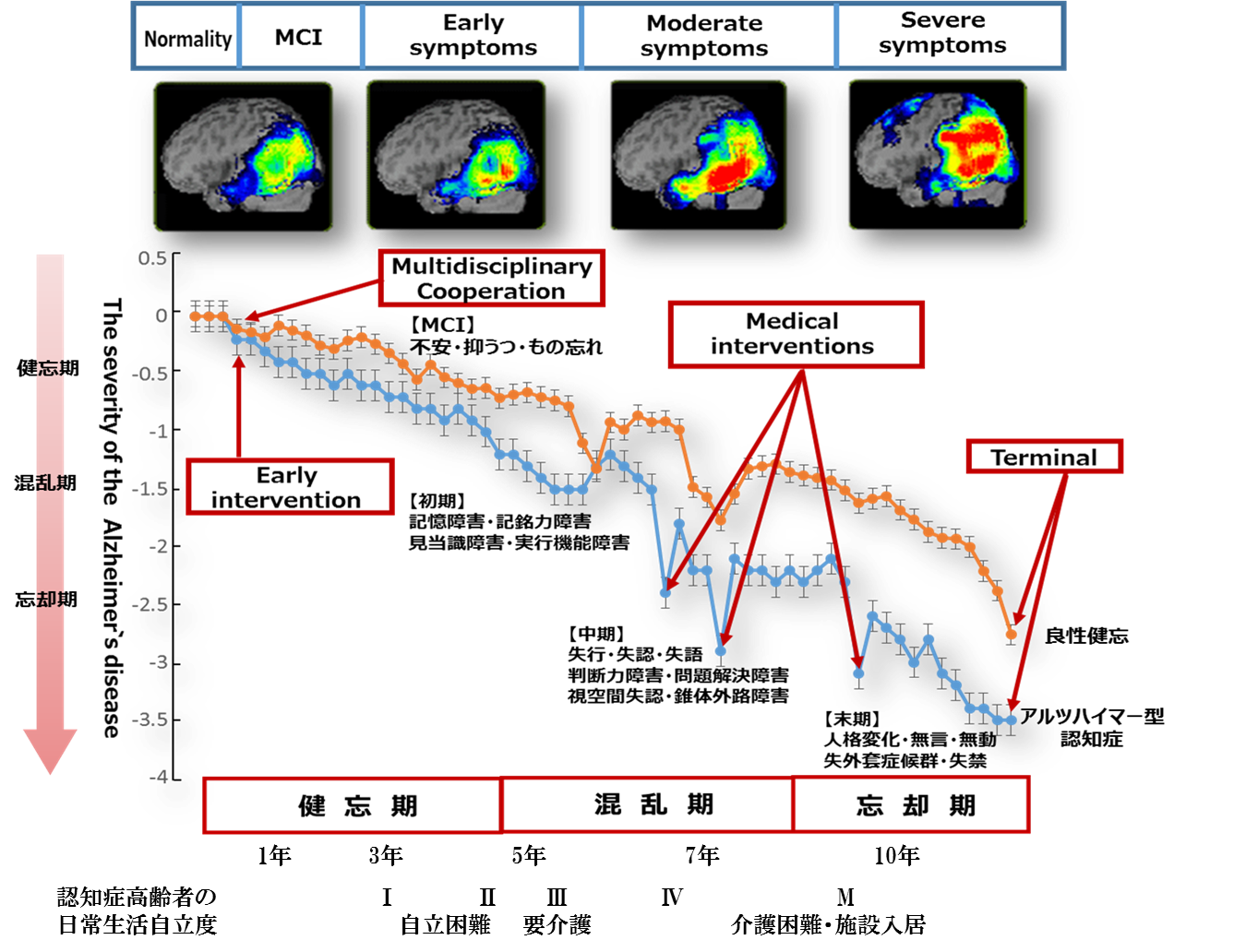
高齢者の場合、認知症の症状は、生理的変化と重なるため判断が非常に難しくなります。認知症がいったん発症すると、時間の経過とともに記憶・認知に障害が現れてきます。さらに、脳の神経細胞が脱落し、変性が進行すると、大脳皮質にとどまらず白質や脳幹部へと拡大し、運動機能や誤嚥、呼吸障害などが出現しやすくなって、肺炎や心筋梗塞などを引き起こしていきます。 これらの経過は進行速度にもよりますが、だいたい10年前後と言われています。
認知症になっても生活は継続できる
認知症にはさまざまな原因疾患がありますが、認知症だから何もできない、何もわからないというわけではありません。在宅・施設のいずれにおいても、周囲の理解や生活環境の調整によって認知症の人が豊かな生活を継続している事例が近年報告されています。
ある女性は、ご主人が亡くなった後も、ゆったりとした日々の生活を続け、家族に見守られながら89歳でこの世を去りました。
生前は聴覚や運動機能に低下が見られましたが、家族の支援もあって病院にかかることは少なかったそうです。女性の死後、本人の希望で医学の発展のために遺体は献体として捧げられ解剖が行われました。すると驚いたことに、脳に委縮が強く認められアルツハイマー型認知症と同じ変性が確認されたそうです。しかし誰ももこの女性を「認知症」は見ていませんでした……。 女性は、アルツハイマー型認知症の状態であっても、生活に障害は見られなかったのです。生活環境に不安を抱くことなく、ストレス反応を起こさずに生活を続けられたことで、周囲も混乱することなく見守り、共に過ごすことができたというわけです。
認知症ケアにおける科学的分析の必要性
認知症患者は記憶障害や見当識障害など、知覚・思考・感情・行動において障害の症状があらわれます。 これら認知症の周辺症状を総称してBPSD(Behavioral Psychological Symptoms of Dementia )といいます。 国際的機関のIPAによれば、「これらの徴候が最高90%の患者に起こる」と、複数の研究結果が報告されています。[1]
行動障害
●身体的な攻撃性 ●叫び ●落ち着きのなさ ●動揺 ●徘徊 ●文化的に不適当な性質 ●性的な脱抑制 ●罵倒 ●買いだめ など
精神症状
●不安 ●憂鬱気分 ●幻覚 ●妄想 など
BPSDはストレスにつながり、患者と家族、介護者の生活の質を損う可能性があります。重要なのは、症状の根底にある要因を理解することです。
BPSDへの対応の基本・・・
1.本人の大脳障害への配慮(軽度か重度か) 2.介護者による対応標的への配慮(感情面と身体面)
BPSDを起こす要因は2つの側面があります。 【脳の委縮・損傷などの器質性要因と神経伝達物質等の機能性要因】【環境からのストレスなどの心因性要因】です。 しかし医療・看護・介護などの見解を統一できる情報源や仕組みがなく、利用者本位のケアプランをたてる上で大きな課題となっていました。 医療者が脳の器質的変化だけを根拠に認知症状を把握し、患者の状態に合ったケア方法を示すことは困難です。 一方、多くの介護者は認知症状の要因について十分な情報がない中で、事後的対応に追われているのが現状です。 この状況では、症状の緩和はなかなか難しいのが実態といえます。
利用者が主体的に生活の価値を見出せるように支援する
「ケア」とは、その人が持っている生命力や残存している能力に焦点をあてて、気づきや見極めの技術を用いた"配慮"の実践です。 「ケア=世話」という意味合いを用いることもありますが、"世話"と"配慮"は違います。 「~する」「~だろう」という介護者側の一方向の視点が"世話"であるのに対して、認知症の人が発するサインをキャッチして「~の支えが必要」「~があれば自立に向けられる」といった気づきや見極めに基づいて関わることが、双方向の視点="配慮"であるといえます。 専門職であれば、この違いを明確に理解し、必要な情報収集、経過・結果を踏まえたケアを計画する必要があります。 そのことが、利用者が「可能な限り自分らしい生活を営むこと」、「人生を自分自身でつくっていくこと」につながるのです。利用者が主体的に生活の価値を見出すことを支援するのが我々介護職の専門性であり、これは介護保険法の基本理念でもあります。
基礎的な医学・看護学・介護学に裏付けられたKyomationCare
認知症高齢者研究所では、「知的機能検査」と「行動観察法」を取り入れた一連の介護技法を「Kyomation Care(キョウメーションケア)」と名づけて、実践しています。
Kyomation Careは医療・看護・介護の連携を大切にし、内面的・外面的にアセスメントしながら相手の感覚世界を知ることで、認知症の人の気持ちや想いに共鳴できるケアです。 認知症の人の反応は、介護職員との関係や他の入居者などによっても変わってくるので、「共鳴」するためには、自分の感性に頼るばかりではなく、複数の医療・看護・介護職員による客観的な観察と気づきを積み重ね、論理的・客観的・普遍的観点から検討し、情報を共有することが大切です。 一人一人の介護専門職員は、その人のためだけの時間と空間を共にするパートナー(信頼できる人)になることを目指します。 認知症は、病気の進行に伴い、生活においてさまざまな問題や課題が生じてきます。 そのため、医療や介護などに携わる専門職は、本人や家族と情報を共有し生活障害に立ち向かっていくことが重要となります。
1.本人の残存能力を知り活用する
本人主体のケアプランを作成するためには、認知症という病気そのものだけでなく、本人の残された能力の活用とさまざまな環境因子を理解することが大切です。 Kyomation Careでは、脳の萎縮が進行しても、脳神経細胞の脱落などが認められない「残存部位」を特定することで、機能を補完する「類似機能」や「相乗的機能」を推測できると考えています。重要なのは医療・看護・介護の3者が、対象者の残存能力に関する情報を共有することです。 そこで、私たちは【脳の病変】と【生活機能】を照合できるシートを作成しました。「Kyomation Balance Sheet(キョウメーションバランスシート:KBS)」です。 頭部の画像検査で確認された病変と、神経心理学的検査とスクリーニングテストによる行動観察で評価された生活機能を照らし合わせるもので、介護者が視覚的に残存機能を捉えることができます。Kyomation Careでは、このKBSを活用して残存機能を考察し、その機能の活用を検討したり、将来発症するであろうBPSDを予見します。
ケアプランには、介護職員が症状を客観的に理解できるよう対処方法も含めて記載します。
2.Kyomation Careの実践
Kyomation Careは、基礎的な医学・看護学・介護学に裏づけられた、アセスメント・ケアプラン・対人援助技術に基づくケアの実践です。 一人一人が楽しみを持って生活できるように『老いを遊ぶ』の実現を図っています。「遊び」を通じて脳機能に働きかけることは、知的機能・情緒機能・身体機能の維持・改善につながっていきます。 現在、認知症ケアの構築への取り組みは、全国においてまだまだ始まったばかりです。 認知症ケアをチームで見直し、そして、改善できることから少しずつ取り組んでいくことが、何より大切なことだと考えています。
※参考文献 1. International Psychogeriatric Association (IPA), 1998, 2002 Behavioral and Psychological Symptoms of Dementia (BPSD) Educational Pack, http://pv. noe-lak. at/uploads/media/BPSD_EduPack_1_Intro_2002. pdf#search='IPA BPSD Educational PackModule1'.
科学的背景~KBSで症状緩和~認知症高齢者研究所はBPSDと脳の器質的変化の関連を理解しようと、細胞構築分類と大脳皮質を整理したKyomation Balance Sheet = KBSを開発しました。
周辺症状と脳の変化の関係を分析~Kyomation Balance Sheetの必要性~
認知症疾患は、認知症の起こり方・発症からの経過・神経学的所見・神経心理学的所見から判断できます。その症状は、脳の萎縮や損傷の部位と関連があります。 ただし脳の萎縮の進行度によって、階層性・非定形的症状・補完機能等があるため、同じような萎縮でも症状には個人差があります。 利用者本位のケアプランを追求するため、私たちは医療・看護・介護の3者の視点や知識を統合したいと考えました。 そのためには共通言語、共通観察項目の理解が必要です。
そこで認知症高齢者研究所は、BPSDと脳の器質的変化の関連を理解しようと、細胞構築分類と大脳皮質を整理したKyomation Balance Sheet = KBSを開発しました。 脳画像によって、「脳のどんなところがダメージを受けているのか」を調べ、日常の行動観察からわかる「認知症の症状」と照らし合わせたシートです。 これは、800万件に及ぶ介護記録と318件の事例から、仮説思考的理論に基づいて作成し、「どのような対応策が有効であるのか」をシート化したものです。脳の委縮部位と行動観察を比較することで、現在出現しているBPSDの要因と今後予見されるBPSDについて判断できる可能性を考えました。 KBSの活用によって、認知症状の要因や残存能力、将来の発症する可能性のあるBPSDを予見でき、予防保全や症状緩和が可能となりえるでしょう。
大脳皮質の機能地図づくり
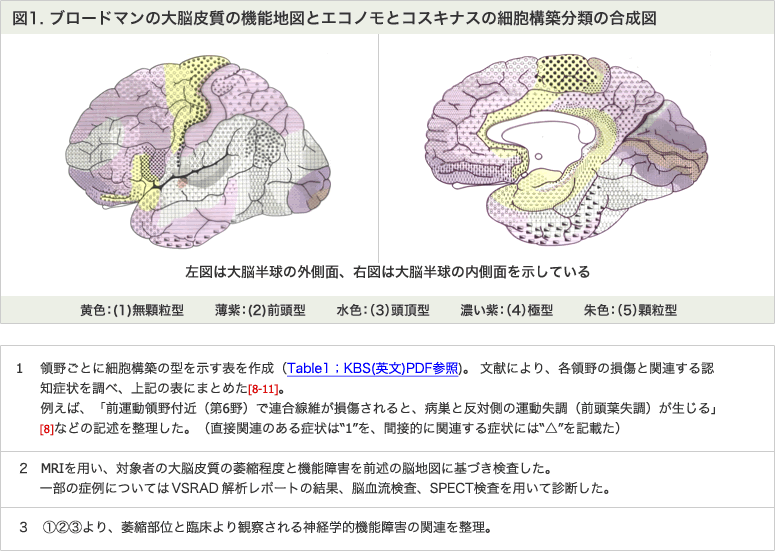
人間の大脳皮質は領域が違うと細胞構築分類に相違があるため、私たちはまず、ブロードマン[4.5]が大脳皮質を50以上の領野へ分類した「大脳皮質の機能地図」を枠組みとし、エコノモとコスキナスの細胞構築分類[6]の合成図を作成しました(図1)。
大脳皮質の分類
人間の大脳皮質は領域が違うと細胞構築分類に相違があります。これを指摘したのはマイネルト[3]で1872年の事です。 1909年ブロードマン[4,5]は大脳皮質を50以上の領野へ分類し、大脳皮質の機能地図を開発。今なお私用されています。 1925年エコノモとコスキナス[6]は、人間の大脳皮質を107に再分類し、細胞質に基づいて5つのカテゴリーを提案しました。 (1)無類粒型 (2)前頭型 (3)頭頂型 (4)極型 (5)顆粒型
認知症の周辺症状=BPSDの状態調査
対象者におけるBPSDの発生状態を、学習・記憶・知覚などの複雑な機能の観点から調査しました。 評価尺度としてMDS2.1によるアセスメント情報及び HDS-R、MENFIS 、WAIS-Rを用いました。 MDSアセスメントの元となる情報は介護者による13項目の観察記録です。 SOAP形式によって記録しています。 
脳の機能障害と症状を比較検討
損傷部位に関連する機能障害と臨床における症状(MDS、HDS-R、MENFIS、WAIS-R)を比較検討しました。臨床のアセスメントは入居後継続的に実施。委縮部位と行動観察を比較し、現在出現しているBPSDの要因と今後予見されるBPSDについて、Table2の基準に基づき判断しました。 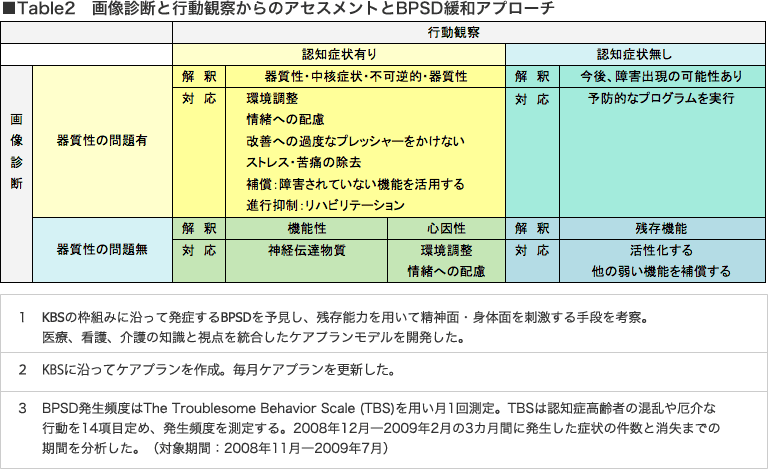
KBSがもたらす情報
KBSは複数のシートを1枚の表にまとめ、アセスメントできる形式とし、実践的な使用にたえるものとしました。
【事例】80代の男性 アルツハイマー型認知症
- ●障害老人の日常生活自立度:A1
- ●認知症高齢者の日常生活自立度:Ⅱb
- ●既往症:2型糖尿病、糖尿病性偏性網膜症、黄斑変性症、高血圧、尿路結石
- ●入居日:2008年2月
- ●HDS-R実施日:2008年3月14日 7点/ 30点
- ■ KBSは、研究に基づき改訂しながら開発したもので、次の行程を経て、医療・看護・介護の視点を統合します。
- 医療者は、画像診断を基にブロードマンの大脳皮質機能地図の各部位について萎縮・損傷の有無をチェック
- 看護・介護者は行動観察を基に認知症状の有無をチェック
- ■ KBSが認知症状のアセスメントにおいて提供する判断材料
- 現在の認知症状の要因を判断する
- 残存機能を把握する
- 認知症状の発症を予見する
- ■ ケアプラン作成への反映 KBSは脳の器質的変化から考えられる機能障害と、生活場面における実際の症状に基づくケアプランの作成を可能にします。
- 補償と残存機能の活用
- 感情面・情緒への働きかけ
- ストレスの除去
- 予見される認知症状への予防的対応
KBSの活用で症状は緩和されるのか
BPSD発症率の比較 (図2)
2009年2月の1カ月の平均の有症状率を「ぼけ防止協会」による調査(2008)と比較してみました。 初期段階で現れる不安や介護への抵抗・依存などの発症率は高いのですが、本調査の対象者の方が妄想・攻撃的言動・睡眠障害・幻覚、徘徊の発症率が低い結果となりました。 つまり、KBSを使うと、不安や焦燥などの気分変化を細かくとらえることで対応困難なBPSDの発症率を軽減させるということがわかります。 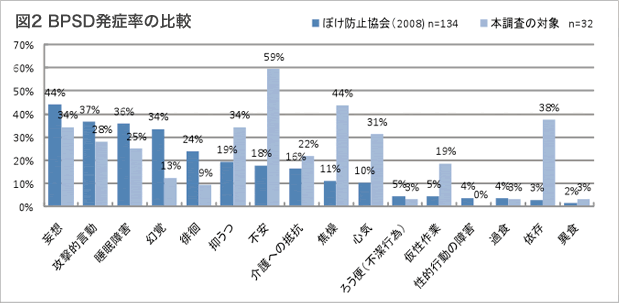
BPSD発症頻度の比較 (図3)
次に有症状者について発症頻度を比較してみました。 BPSDが日に1回以上生じる人は、先行研究では55.2%であるのに対し、KBSの活用研究では16.2%という結果で、頻度が少ないことがわかります。 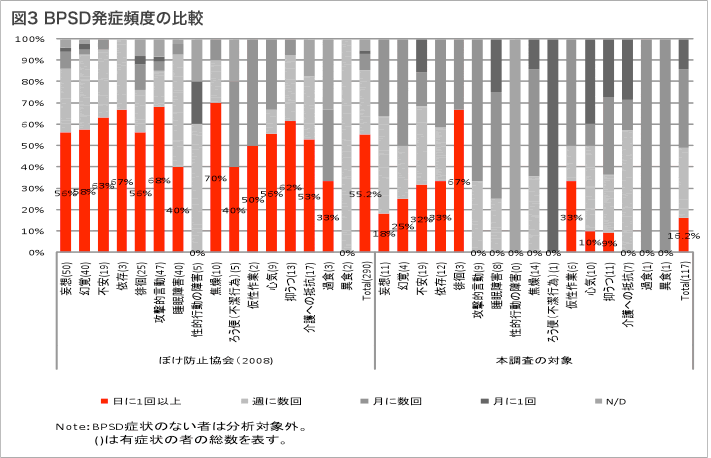
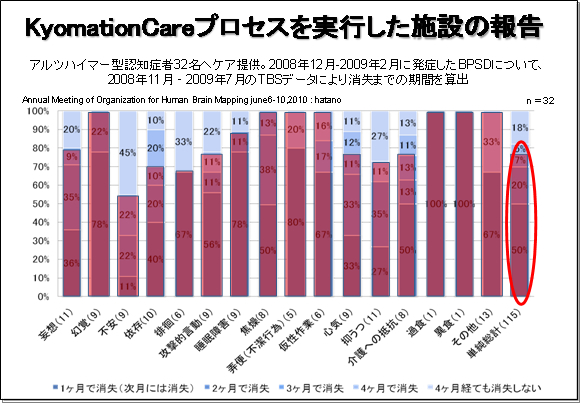
BPSD発症延べ件数と消失までの期間 (図4)
BPSD発生から消失までの月数を示したのが図4です。 前月には観察されなかった症状が現れてから消失するまでを1回として数え、症状が1回消失した後翌月に再発した場合は2回と数えました。 BPSD発症の延べ回数は115回でした。
- 1か月後までに症状消失・・・50.4%
- 2か月後までに症状消失・・・20.0%
- 3か月後までに症状消失・・・7.0%
症状別では睡眠障害が短期間に消失しました。 BPSDの発症を予防は困難ですが、一度発症したBPSDは短期間で消失する傾向にありました。 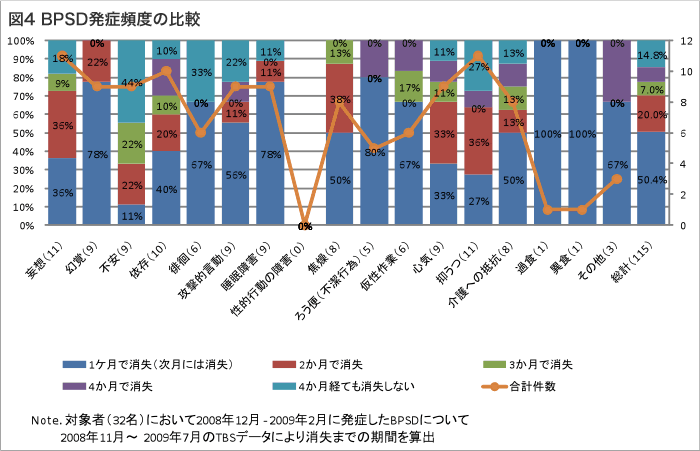
結論
KBSの意義は医療・看護・介護の視点を統合し、ケアに反映する方法の提示と、その簡便性にあります。 医療・看護・介護従事者が患者の状態を理解し、介入方法を決定するための枠組みを提示したといえます。 KBSから得られる情報によって、患者の残存能力に働きかけ、BPSDを改善するより良いケアを実施することが可能となります。 私たちの手法は対人援助方法として新しい対人援助手法の可能性を示しました。今後さらに臨床を重ね、KBSの精度を高めていきます。
参考文献
- Brodmann K: Vergleichende Lokalisationslehre der Grosshirnrinde in ihren Prinzipien dargestellt auf Grund des Zellenbaues. Leipzig, JA Barth, 1909.
- Laurence J. Garey (ed): Brodmann’s Localisation in the Cerebral Cortex. New York, Springer Science, 2006. (Brodmann, K. :Vergleichende Lokalisationslehre der Grosshirnrinde, 2te Aufl. , Verlag von Johann Amorosius Barth, Leipzig, 1925. )
- Economo C von, Koskinas GN: Die Cytoarchitektonik der Hirnrinde des erwachsenen Menschen. Textband und Atlas. Wien, Springer, 1925.
- Triarhou LC: The Economo-Koskinas Atlas revisited: cytoarchitectonics and functional context. Stereotact Funct Neurosurg 2007; 85:195?203.
- 馬場元毅(1991)「絵でみる脳と神経 しくみと障害のメカニズム」第2版、JJNBooks、Japan,21-27.
- Akio Yamauchi, Takeji Ayukawa(2001) “The Atlas of Human Sence”, Kodansha, 10-11, Tokyo, Japan.
- Kazuyuki Hara(2005)”The Atlas of Brain”「人体スペシャル 脳の地図帳」, Toppan,64-67, Tokyo, Japan.
- 水野美邦編「神経内科ハンドブック 鑑別診断と治療 第3版」医学書院
- Asada T, Yoshioka M, Morikawa S, Koyama H, Kitajima E, Kawasaki K, Kinoshita T, Asaka A: Development of a troublesome behavior scale (TBS) for elderly patients with dementia. Nippon Koshu Eisei Zasshi 1994, 41:518-27
- The Foundation for Prevention of Dementia「認知症の「周辺症状」(BPSD)に対する医療と介護の実態調査とBPSDに対するチームアプローチ研修事業の指針策定 調査報告」2008.
- Yoko Shirai, et. al, 認知症の周辺症状(BPSD)に対する医療実態に関する研究(第 2 報)134名への医療的対応とその経過の分析を中心に, Journal of Japanese Society for Dementia care, 2008, 7(2), 216.
- 尾崎 翔一, 認知症の周辺症状(BPSD)に対する医療実態に関する研究(第 1 報)15施設を受療した134名の属性等の分析を中心に, Journal of Japanese Society for Dementia care, 2008, 7(2), 217.
* * * * * * * Hatano M, Ban E, Ido K, Noguchi D, Miyata M, Kato K, Kosaka K, Iwata M : Trial to reduce the BPSD by the functional localization of the cerebral cortex・Kyomation Balance Sheet
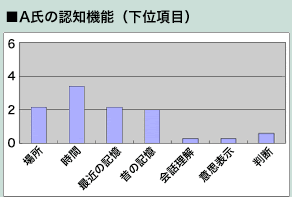
精神機能分析『Mental Function Impairment Scale(MENFIS)』を用いて、日常生活の中で行動観察し、精神機能を詳細にアセスメント・分析・考察しています。
MENFISを用いた精神機能分析
BPSD(Behavioral and Psychological Symptoms of Dementia:行動・心理症状)は、中核症状に身体的、性格・心理的、環境・社会的要因が影響し、二次性に生じる場合が多いといわれます。 認知症高齢者研究所では、このようにBPSDの多くが、中核症状から二次的に生じていることに注目し、認知症における中核症状を【認知機能障害】【動機づけ機能障害】【感情機能の障害】と仮定した『Mental Function Impairment Scale(MENFIS)』を用いて、日常生活の中で行動観察し、精神機能を詳細にアセスメント・分析・考察しています。 その他のアセスメントに加えて、それらをケアプランに客観的に取り入れ、他職種や計画作成担当者に対してフィードバックを行うことで、BPSDをより効果的に軽減することに繋げています。 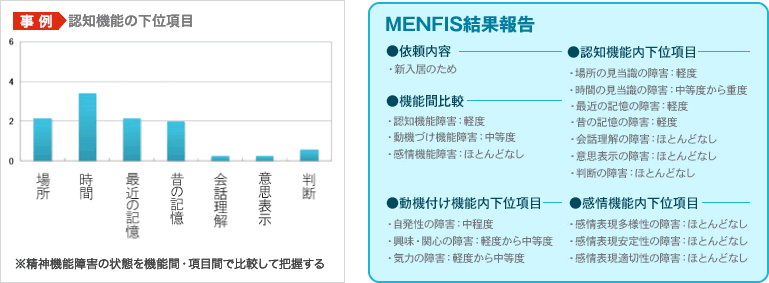 認知症高齢者は、専門的ケアの必要性により、施設入居が必要になる場合もあります。環境の変化を最小限に抑え、変化の前後において継続的なケアを行うためには、ケアスタッフ間の情報伝達が重要です。このことから、転居後のリロケーションダメージ※や、向精神薬の変更後などに、精神機能を生活の中で正確に把握し、他職種やケアスタッフ同士の情報共有をすることがBPSD軽減のために必要になると考えられます。
認知症高齢者は、専門的ケアの必要性により、施設入居が必要になる場合もあります。環境の変化を最小限に抑え、変化の前後において継続的なケアを行うためには、ケアスタッフ間の情報伝達が重要です。このことから、転居後のリロケーションダメージ※や、向精神薬の変更後などに、精神機能を生活の中で正確に把握し、他職種やケアスタッフ同士の情報共有をすることがBPSD軽減のために必要になると考えられます。 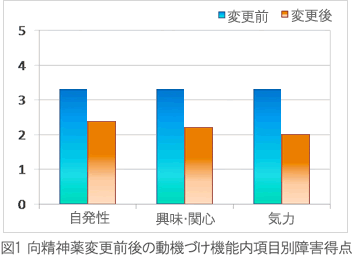 図1は、向精神薬服薬前後の動機づけ機能内項目別障害平均得点です。得点が大きいほど、障害が大きいことを表しています。これは一例ですが、このように状態や変化を理解しやすい視覚的な資料として、情報を共有しています。認知症高齢者研究所は、さまざまな研究成果を所属学会で報告しています。 臨床データは800万件を有しており、医療と介護を結ぶケアを実践・研究しています。
図1は、向精神薬服薬前後の動機づけ機能内項目別障害平均得点です。得点が大きいほど、障害が大きいことを表しています。これは一例ですが、このように状態や変化を理解しやすい視覚的な資料として、情報を共有しています。認知症高齢者研究所は、さまざまな研究成果を所属学会で報告しています。 臨床データは800万件を有しており、医療と介護を結ぶケアを実践・研究しています。
睡眠排泄パターン認知症高齢者ケアで重要なのは、生活パターンを整えていくことです。個々の生活リズムに合わせた起床時間の設定や排泄誘導を行うなどです。
 認知症の中核は、認知機能の障害であり「中核症状」とよばれます。 【記憶障害】【判断力低下】【見当識障害】【失語】【失行】【失認】などです。 さらに、それらの中核症状に続発、併存して様々な周辺症状あるいは行動上の随伴障害がみられ、「行動・心理的症状」=BPSD(Behavioral and Psychological Symptoms of Dementia)と呼ばれます。認知症高齢者は認知障害によって、自ら生活日課を整える能力が衰え、環境変化への適応性も低下しているため、生活リズムが崩れやすいものです。1)その結果、夜間の不眠・不穏・精神混乱といったBPSDを引き起こしやすいと考えられます。認知症高齢者ケアで重要なのは、生活パターンを整えていくことです。個々の生活リズムに合わせた起床時間の設定や排泄誘導を行うなどです。
認知症の中核は、認知機能の障害であり「中核症状」とよばれます。 【記憶障害】【判断力低下】【見当識障害】【失語】【失行】【失認】などです。 さらに、それらの中核症状に続発、併存して様々な周辺症状あるいは行動上の随伴障害がみられ、「行動・心理的症状」=BPSD(Behavioral and Psychological Symptoms of Dementia)と呼ばれます。認知症高齢者は認知障害によって、自ら生活日課を整える能力が衰え、環境変化への適応性も低下しているため、生活リズムが崩れやすいものです。1)その結果、夜間の不眠・不穏・精神混乱といったBPSDを引き起こしやすいと考えられます。認知症高齢者ケアで重要なのは、生活パターンを整えていくことです。個々の生活リズムに合わせた起床時間の設定や排泄誘導を行うなどです。
認知症高齢者研究所では…
認知症高齢者研究所では、適切なケアプランを作成するために施設入居者の症状や行動を多角的に分析します。 ◆13項目の行動観察に基づくSOAP方式のケア記録 ◆既往歴・現病歴◆ADL ◆スクリーニングテスト・認知機能・行動観察評価◆画像診断◆バイタル測定・水分食事摂取量の記録など から分析し、MDS2.1を用いてケアプランを作成します。
その中で、新入居時や生活リズムの乱れが見られた入居者に、介護者が「睡眠排泄パターン」を記録し、 グラフにしたものをケアプラン作成時の客観的な検討材料の1つとして使用しています。 当研究所は、800万件の臨床データを有しており、介護と予防医学的側面から研究し、論理回路(ロジカルサーキット)を 用いたKyomation理論による認知症ケアを行っています。 また、羽田野代表理事らにより国内外の各種学会でさまざまな事例を報告しています。
睡眠・排泄パターン
ケアワーカーが入居者に対し行動観察を行う中で、睡眠排泄パターンを記録します。 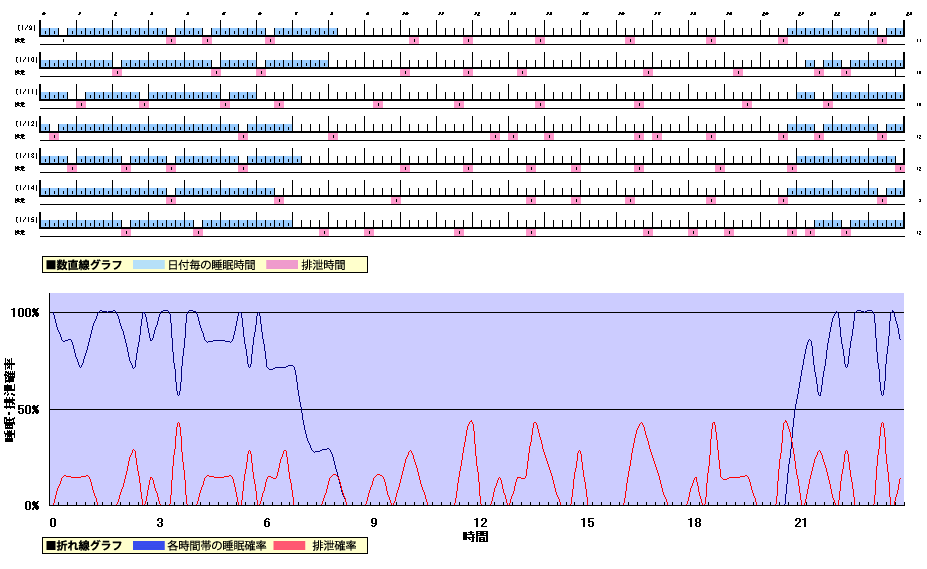 図1は2007年7月に測定されたデータです。 上のグラフは排泄のあった時間・睡眠時間を時系列的に示し、下のグラフは、【睡眠時間および排泄のあった時間】を【記録日数】で割り、各時間帯における睡眠・排泄確率を表しています。
図1は2007年7月に測定されたデータです。 上のグラフは排泄のあった時間・睡眠時間を時系列的に示し、下のグラフは、【睡眠時間および排泄のあった時間】を【記録日数】で割り、各時間帯における睡眠・排泄確率を表しています。  従来の介護記録では、平均的な睡眠状態や排泄の頻度が視覚的に考察しにくい現状がありました。しかし、グラフを作成すれば、時系列的変化や確率をみることで、1日の中で【中途覚醒の起こりやすい時間帯】【尿意を催しやすい時間帯】をより視覚的に、明確に把握できます。
従来の介護記録では、平均的な睡眠状態や排泄の頻度が視覚的に考察しにくい現状がありました。しかし、グラフを作成すれば、時系列的変化や確率をみることで、1日の中で【中途覚醒の起こりやすい時間帯】【尿意を催しやすい時間帯】をより視覚的に、明確に把握できます。
※引用文献
- 鎌田 ケイ子:痴呆ケアマニュアル.第2刷.21-22.高齢者ケア出版.東京(2001)
- 後閑 容子:エビデンスに基づく高齢者の看護ケア.第4刷.203-204.中央法規.東京(2005)
- 大島 弓子・滝島 紀子:実践ロイ理論 排泄の援助.180-181.講談社.東京(2005)
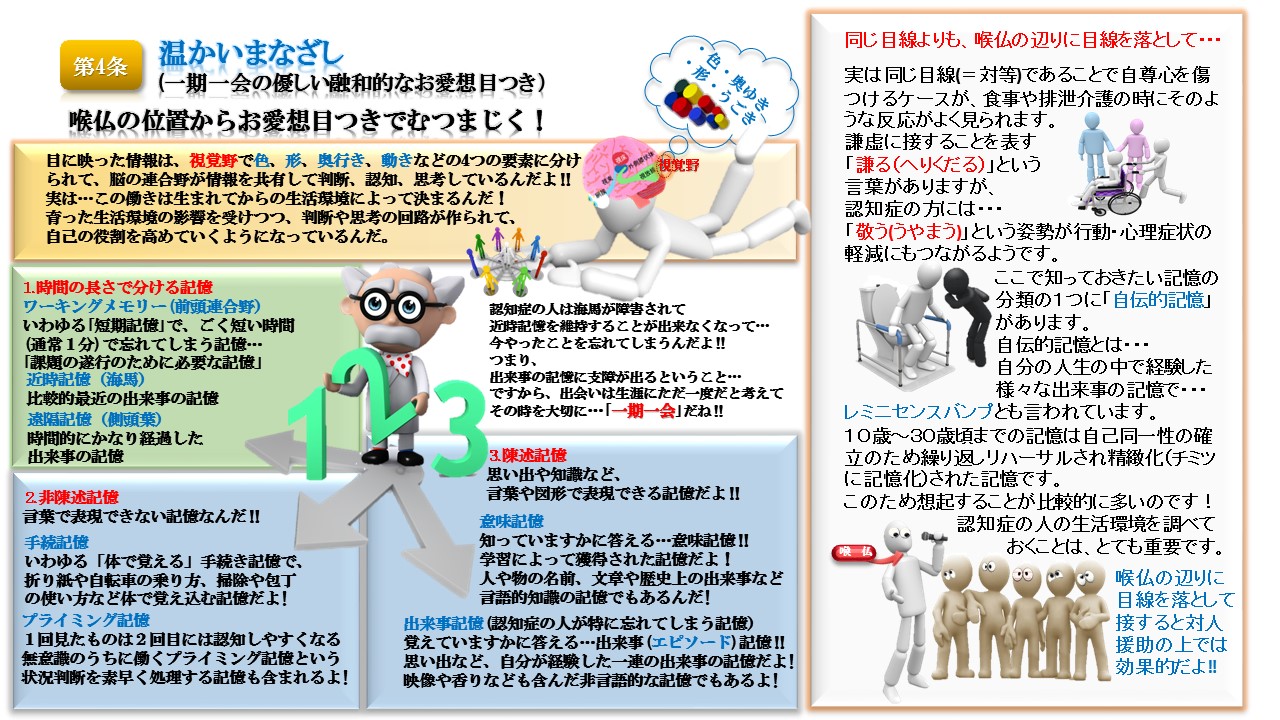
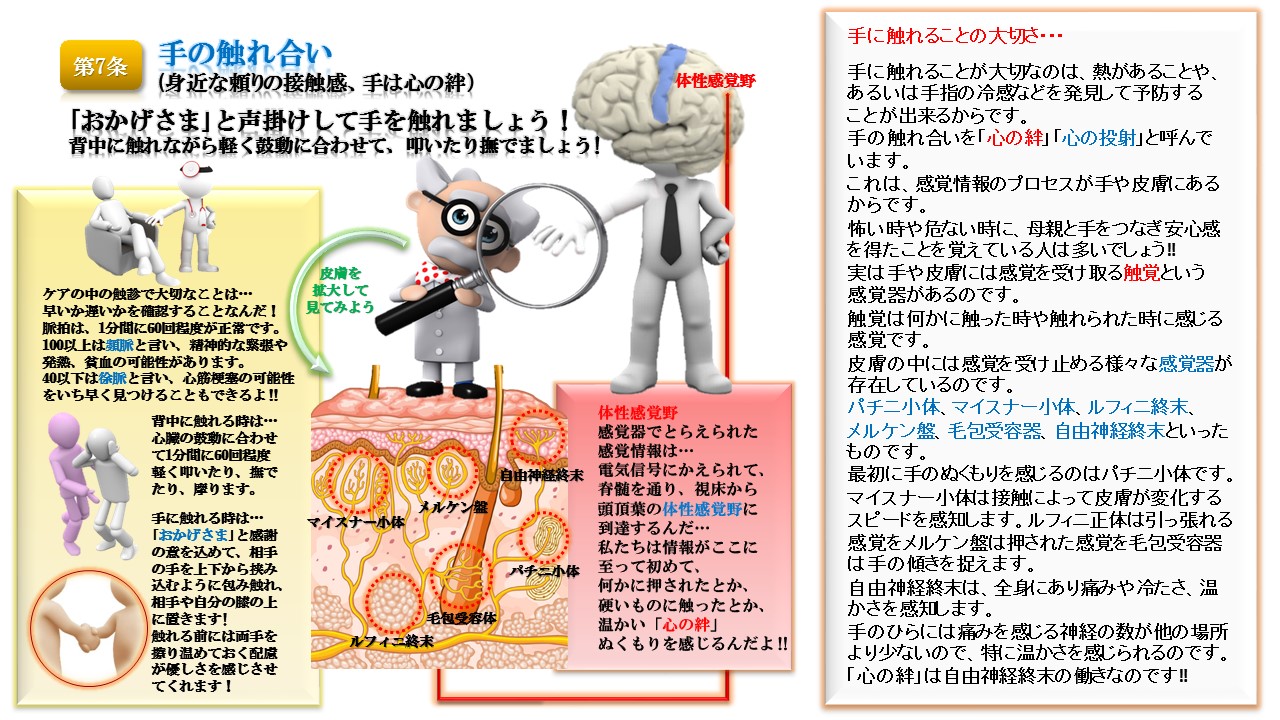
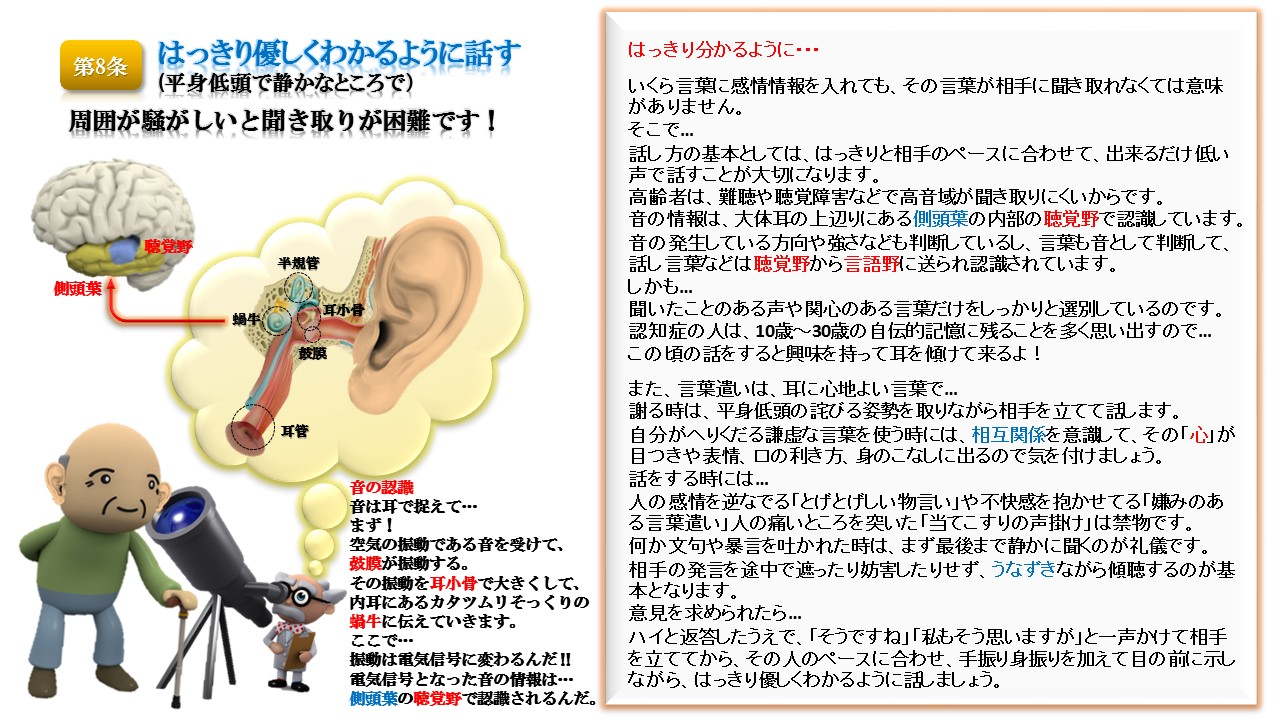
キョーメーション10か条Kyomation Careにおける対人援助方法(第一次相互接触10か条の接遇)
ケア支援の進め方Kyomation Care では、医療・看護・介護の連携を大切にしています。
Kyomation Care では、医療・看護・介護の連携を大切にしています。内面的・外面的にアセスメントしながら、相手の世界を感じ取ることで今まで気づかなかった利用者の気持ちや想いに共鳴することができます。 認知症の対人援助の第一段階としては、【問診】と【フィジカルアセスメント】を行い、客観的指標による観察と情報収集を行います。 
サービス利用開始の前に
1.病理の整理(RDR)
 認知症の人は物忘れの自覚がないため、正確な情報を本人から聴取することは困難です。そこで、家族からの病歴聴取が重要になります。 Kyomation Care では、RDR(Retrospective Data Research)により病歴の整理を行います。RDRでは時系列に回想し、質疑応答方式で10項目の聞き取りを行います。質問については、家族の心理面に及ぼす影響を十分考慮します。
認知症の人は物忘れの自覚がないため、正確な情報を本人から聴取することは困難です。そこで、家族からの病歴聴取が重要になります。 Kyomation Care では、RDR(Retrospective Data Research)により病歴の整理を行います。RDRでは時系列に回想し、質疑応答方式で10項目の聞き取りを行います。質問については、家族の心理面に及ぼす影響を十分考慮します。  RDRは、アメリカの精神医で回想療法の開発者であるロバート・バトラーの人生回顧( Life Review ) を応用したものです。 聴取は、このLife Review の手法で聴取していき、RDRシート(資料1)に整理して記入していきます。 高齢者の場合、認知症の症状は、生理的変化と重なるため判断が非常に難しくなります。 記憶・認知障害は、時間の経過とともに進行し、さらに脳神経細胞の死滅が進むと運動機能や呼吸障害などから肺炎や心筋梗塞などを引き起こします。これらの経過は進行速度にもよりますが、だいたい10年前後と言われています。 認知症の進行状態を知る上でも、援助・支援を行う上でも、認知症の発症時期や初期発症を発見することは大変重要です。
RDRは、アメリカの精神医で回想療法の開発者であるロバート・バトラーの人生回顧( Life Review ) を応用したものです。 聴取は、このLife Review の手法で聴取していき、RDRシート(資料1)に整理して記入していきます。 高齢者の場合、認知症の症状は、生理的変化と重なるため判断が非常に難しくなります。 記憶・認知障害は、時間の経過とともに進行し、さらに脳神経細胞の死滅が進むと運動機能や呼吸障害などから肺炎や心筋梗塞などを引き起こします。これらの経過は進行速度にもよりますが、だいたい10年前後と言われています。 認知症の進行状態を知る上でも、援助・支援を行う上でも、認知症の発症時期や初期発症を発見することは大変重要です。
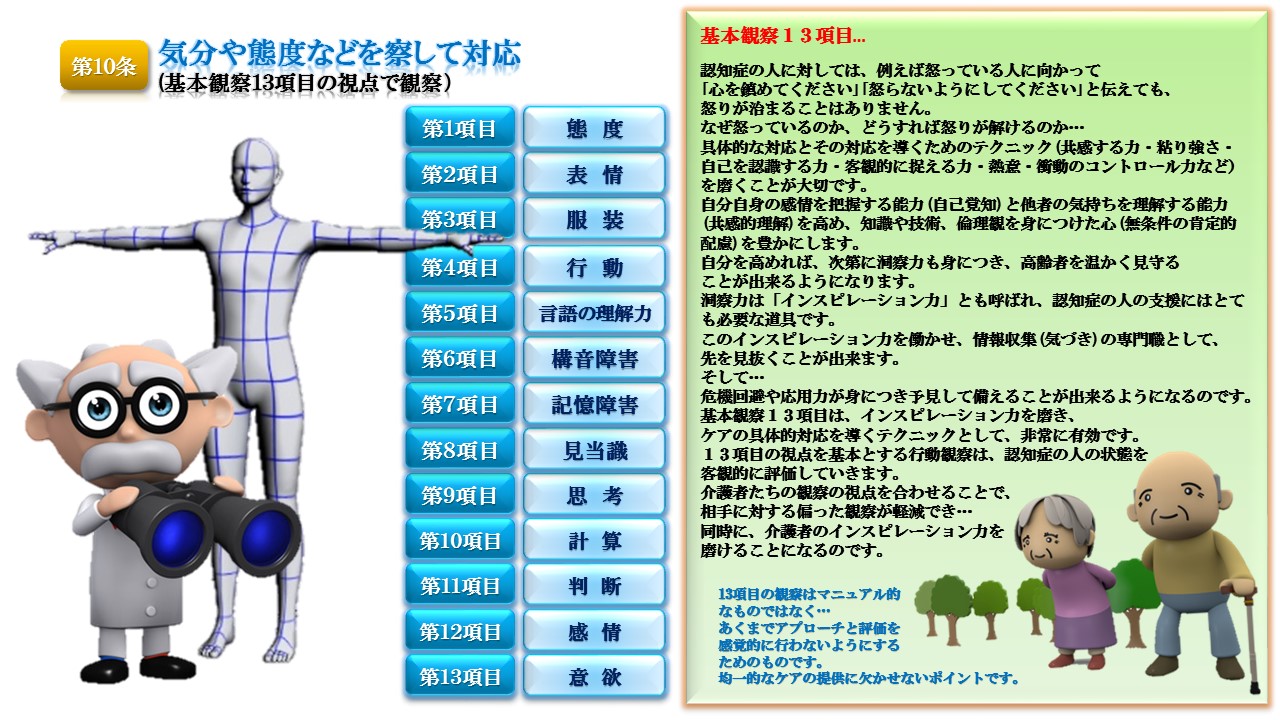
2.13項目による観察
介護者は、認知症の人の状態変化を観察・記録し問題点を抽出します。 認知症の人は、自分の意思や欲求を正確に伝えることができないため、介護者は観察によってその人の脳の状態を知り、内的世界を理解する必要があります。認知症の人の状態変化に気づくため観察する項目は13項目です。  主観的評価をさけるため、これら13項目による観察は、各種スクリーニングテストと併用して行うことが重要です。 13項目の観察では、認知症の人の残存能力やADL(日常生活動作)の状態も把握していきます。
主観的評価をさけるため、これら13項目による観察は、各種スクリーニングテストと併用して行うことが重要です。 13項目の観察では、認知症の人の残存能力やADL(日常生活動作)の状態も把握していきます。
3.情報を客観的に整理
【利用者の現状や生活・人生への望みを十分に知り、最もふさわしいケアプランを提供し続ける】仕組み…それがケアマネジメントです。アセスメントから始まる一連の介入過程には、客観的な情報の共有が重要です。 ベテランのケアマネージャーは豊かな経験から課題を整理できますが、新人の場合などは、情報の整理や抽出ができずに、課題が多くなってしまうことがあります。 経験が浅くても客観的に問題をとらえられるよう、また多職種の人が連携するために、記録方法として、問題指向型記述方式である「SOAP」を採用しています。

(SOAPの記録方法)
 記録はできるだけS・O・A・Pの順に行います。新人でAやPを記録していくことが困難な場合は、資料2のようにSとOを中心に記録するよう指導します。 介護者は、研修やOJT(On The Job Training)を通してこれらの観察項目や記述方法を習得。医師や臨床心理士などは、神経心理学検査において、脳神経系・腱反射・不随意運動・錐体外路症状などの確認。言語障害、視空間性知覚障害・感覚障害・運動の高次機能障害。構成障害などを検査し、その結果を介護者や看護師などがSOAP方式で記録します。 このようにすることで、チーム間で均一な情報交換が行えるようになります。 一般的に、認知症の人への支援には、専門医やかかりつけ医などとの協力や連携が重要です。決して介護専門職だけで支援しているのではなく、体系的な取組みであることをよく理解して利用者のために協力できるようにチームを構成していきましょう。
記録はできるだけS・O・A・Pの順に行います。新人でAやPを記録していくことが困難な場合は、資料2のようにSとOを中心に記録するよう指導します。 介護者は、研修やOJT(On The Job Training)を通してこれらの観察項目や記述方法を習得。医師や臨床心理士などは、神経心理学検査において、脳神経系・腱反射・不随意運動・錐体外路症状などの確認。言語障害、視空間性知覚障害・感覚障害・運動の高次機能障害。構成障害などを検査し、その結果を介護者や看護師などがSOAP方式で記録します。 このようにすることで、チーム間で均一な情報交換が行えるようになります。 一般的に、認知症の人への支援には、専門医やかかりつけ医などとの協力や連携が重要です。決して介護専門職だけで支援しているのではなく、体系的な取組みであることをよく理解して利用者のために協力できるようにチームを構成していきましょう。
〔施設の場合〕 暫定プランをたてて入居を迎える
認知症診断、MDSアセスメント、RDR、入居前生活情報などから、暫定プランを作成します。この段階では、まだ主観性が高いので、入居後の観察が重要です。 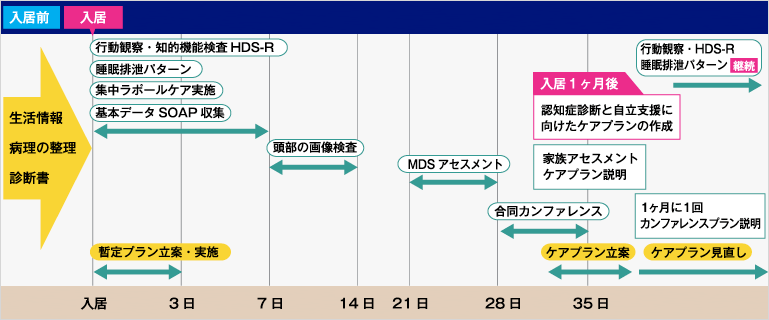
サービス利用1週間~1ヶ月後
1.1精神機能障害評価票(MENFIS)の実施
 MENFISは、認知症の精神機能障害について【認知機能障害】【動機づけ機能障害】【感情機能障害】の3つの側面から評価する尺度です。介護者による行動観察に基づき、認知症の人に見られる精神症状や認知症の行動・心理症状(BPSD)の重症度を評価します。 はじめの1週間の行動観察により、精神機能障害の把握につとめます。キョウメーションケアでは、精神機能の症状に応じた対応をケアプランに盛り込み、生活障害の引き金となっている症状に働きかけることで、認知症の行動や心理症状の緩和に取組みます。
MENFISは、認知症の精神機能障害について【認知機能障害】【動機づけ機能障害】【感情機能障害】の3つの側面から評価する尺度です。介護者による行動観察に基づき、認知症の人に見られる精神症状や認知症の行動・心理症状(BPSD)の重症度を評価します。 はじめの1週間の行動観察により、精神機能障害の把握につとめます。キョウメーションケアでは、精神機能の症状に応じた対応をケアプランに盛り込み、生活障害の引き金となっている症状に働きかけることで、認知症の行動や心理症状の緩和に取組みます。
2.生活パターンの分析
睡眠と排泄パターンを168時間記録してそれをグラフ化し、生活状態に照らして分析を行います。 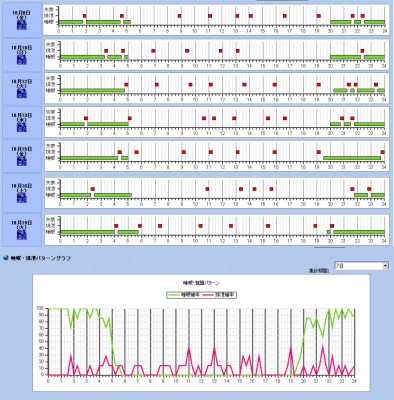
3.診断に必要な各種検査
認知症は脳の病気なので、きちんとした診断が必要です。原因疾患を識別するため、頭部の画像検査を行います。検査は、CT・MRI・SPECT・PET・VsRADで、これらに基づき中枢神経系の評価を行います。さらに必要に応じて、MIBG・血液・生化学的検査・脳波検査・骨髄検査などを実施します。 画像検査は病態にあわせて行われます。形態的な変化を測定するもので、あくまで脳器質性疾患の検査です。従来は、認知症診断の補助的なものでしたが、最近では、MRS磁気共鳴スペクトロスコピーやFMRI機能画像法を用いることで、脳の機能的変化を検出したり、原因疾患を識別できるようになっています。特にSPECTによる画像検査は、残存機能を知る上で有効です。
脳神経細胞の残存部位をとらえるために、細胞構造分類と大脳皮質の機能地図を整理し、これらを介護者でも視覚的に見ることができる照合シートを作成しています。 Kyomation Balance Sheet (キョウメーション・バランスシート:KBS)と言います。 KBSを活用し、【画像検査で確認された病変】と【行動観察で評価された生活機能】を照らし合わせることで残存機能を考察し、その機能の活用を検討します。 変性疾患の場合は、深度や連合の関係から、画像だけではその機能が侵されているとは明確に判断できません。そのため介護者の見守りによる行動観察の結果と組み合わせます。 これらの画像診断や神経心理学的検査とスクリーニングテストによる行動観察などによって状態を確認するとともに、残存能力や将来発生するであろうBPSDを予見します。ケアプランには、介護者が中核症状やBPSDを客観的に理解できるよう対象方法も含めて記載していきます。
4.RDR分析
生活歴に大きな変化があるかどうか、家族との関係・発症の要因・病前の性格・病歴・認知症の診断内容などから発症時の時期や状況について分析します。
ケアプランの作成
あらゆる情報をできるだけ客観的に活用し、利用者の生活上の問題をケアプアプランに反映させるために「MDS2.1」(Minimum date set 以下MDS)を活用します。
1.MDSアセスメントを記録する
MDSアセスメントを実施する場合、情報があいまいだと客観的に問題をとらえることができず、ケアマネージャーが直接アセスメントした情報のみで判断することになってしまいます。利用者の問題を共通で認識するためにSOAP方式で記録すれば、客観性が高く、アセスメントの根拠として十分に機能することができます。そしてMDS項目に関連した記録としても活用できます。 「記録には何を書けばいいのだろう?」といった経験値が浅く、気づきの少ない介護者も、MDSの項目を理解し記録し続けることで、多角的な気づきを共有できるようになります。
2.RAPs(問題の領域別の指針)によって判断する
MDSアセスメントによって、対象者の潜在的な課題や能力、好みなどがスクリーニングされ、ケアにおいて留意すべき項目が「トリガー(引き金)」されます。そして、その項目に関連する領域の要因、あるいは問題に特有の危険因子が含まれているかどうかを、RAPs(Resident Assessment Protocol:問題の領域別の指針)によって確認していきます。 RAP問題領域選定表(資料4)では、MDSによってトリガーされた項目を線で結んでいくことで、その人の心身の問題点が視覚的なグラフとして理解できるようになります。認知症外がトリガーされている場合は、改善していくこと(トリガーをなくすこと)が大変困難ですが、【せん妄】【視覚機能】【コミュニケーション】【ADL】【失禁】【心理面と対人関係】【気分の障害】【問題行動】などの生活障害については、正しい対応によって改善できます。 SOAPを活用すると、資料4のようにトリガーされた項目の根拠とケアの方向性が確認できます。 また、ここで示せない根拠があれば、見守りや記録不足についてのチェックが可能です。 
3.カンファレンス
カンファレンスではMDSでトリガーされた項目と関連する領域の判断根拠を確認し合い、問題領域を選定してケアプランに盛り込みます。カンファレンスには、介護者・計画作成担当者・医師または看護師、栄養士などが参加します。
4.ケアプランの作成
それぞれ頭部の画像検査などによる科学的データと客観的な行動・心理観察の記録によってケアプランを作成し実践します。 800万件のデータに基づく分析によって、症状の緩和や起こりうる症状を予防保全するケアが可能だと考えられます。
ケアの実績とモニタリング
キョウメーションケアは、基礎的な医学・看護学・介護学に裏づけられた【アセスメント】【ケアプラン】【対人援助技術】に基づく認知症ケアです。ケアの実践と状態変化の観察記録などのモニタリングを繰り返し、状況に応じたケアの作成を実施していきます。
当研究所では、認知症ケア実践を支えるシンクタンクとして各専門医・薬剤師等との連携・調整を含め、研究主幹を中心に看護師・管理栄養士・ケアマネージャー他、福祉専門職が状態の把握を行います。 
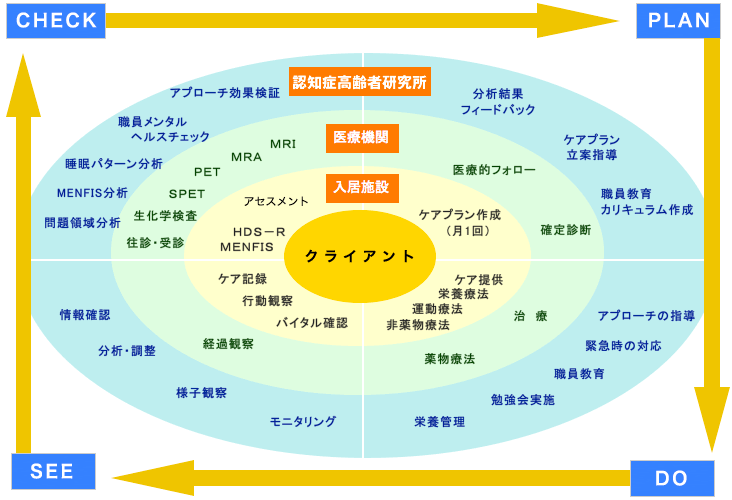 当研究所はクライアントの状態の変化を捉え、カンファレンスを行って総合的にケア方針を出し、エビデンスに基づいたケアプラン作成の指導・監修します。様々な判断を必要とされる場面において、統一した見解から適切な助言を行うことにより、ケアがより均一化されます。 また、介護職員の短期・長期的な教育の実施、現状に即した技術指導、研究の指導・助言を通じて質の底上げを行います。 科学的根拠に基づく状態把握と分析から予防保全を栄養・運動・非薬物・薬物療法により指導します。
当研究所はクライアントの状態の変化を捉え、カンファレンスを行って総合的にケア方針を出し、エビデンスに基づいたケアプラン作成の指導・監修します。様々な判断を必要とされる場面において、統一した見解から適切な助言を行うことにより、ケアがより均一化されます。 また、介護職員の短期・長期的な教育の実施、現状に即した技術指導、研究の指導・助言を通じて質の底上げを行います。 科学的根拠に基づく状態把握と分析から予防保全を栄養・運動・非薬物・薬物療法により指導します。
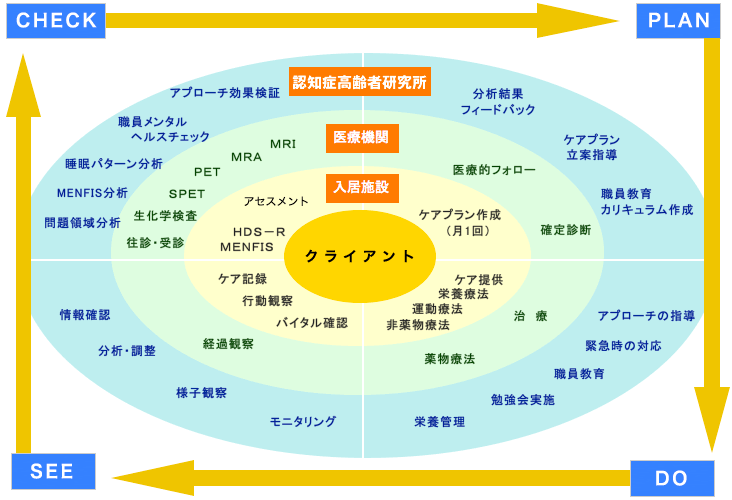
サポートシステムKCIS~ICTネットワーク~現場での負担感を軽減し、「包括的なアセスメント」と「ケアマネジメントサイクル」を無理なく実現するためKCISを開発しました。
認知症ケアの質を高めるために
課題
認知症ケアにおける質を確保するには、【客観性】【妥当性】【信頼性】【実現可能性】などを網羅した包括的なアセスメントが必要です。しかし現場では、5年以上の介護経験者の多くが「ケアマネージャーの資格を取得するようになると、現場での知識・技術に基づく『気づき』の継承は極めて難しくなった」といいます。 こうした状況では、必要な情報が集まり難く、ケアプラン作成の担当者を悩ませています。情報を漏れなく収集・把握するためにかなりの時間が必要で、さらにカンファレンスでは、情報の伝達と共有に時間を費やすため、本来の目的である課題(ニーズ)の明確化と解決に向けたサービス内容の検討に至らないこともあります。決められた時間内でカンフレンスを終えることが困難な現状にあると言えます。 また現実的には、"医療的な知識や視点に精通している"と自信を持って言える介護職も多くはありません。
解決のために
そこで私たちは、現場での負担感を軽減し、【包括的なアセスメント】と【ケアマネジメントサイクル ( アセスメント → 判断→ ケアプラン作成 → ケア提供 → 評価 )を無理なく実現するため、ICT ※を活用したKyomation Care Interface System:KCISを開発しました。
※ICT=Information and Communication Technology(情報通信技術)
KCISの特徴

より良いケアマネジメントにむけた教育
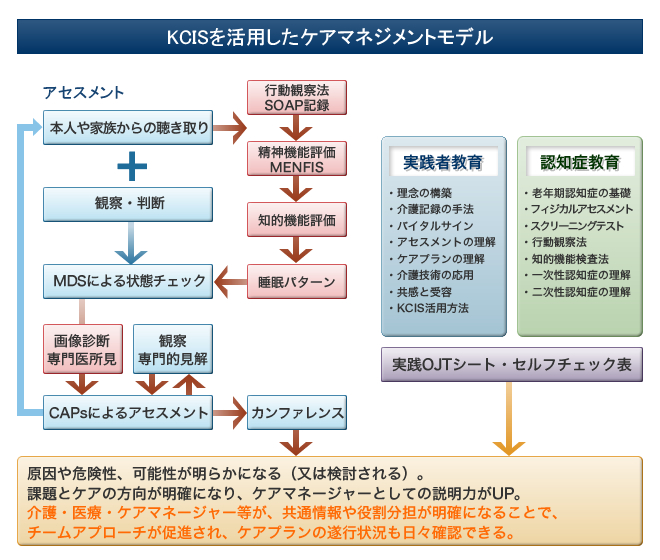
KCISを活用してより良いケアマネジメントを構築するため、システムの活用に加え、介護者としての意識を高め、知識・技術が習得できる教育体系と現場でのOJT化が必要だと考えています。 このため私たちは、年間48時間の勉強会とOJT、OFF-JTによって「気づき」を高め、専門的な意識を育てています。介護・医療・ケアマネージャー等が、共通情報や役割分担を明確化することで、チームアプローチを促進するようにしています。 認知症の方との接し方は、決して一方向ではなく【常に相互作用=双方向の関わりである】という視点を再認識できるようにMDSで再確認しています。 ※Kyomation careとは基礎的な医学・看護学・介護学に裏付けられたアセスメント・ケアプラン・対人援助技術に基づくケアの実践です。認知症は、時間・空間・目的・関係などの「繋がりとその意味」が障害によって寸断されたり、繋がらなくなる病態です。このためKyomation careでは、様子観察の13項目から、認知症の方が的確に表現できない言動を理解しやすくなるコミュニケーションメゾッドとして開発しています。 認知症の方に、①持てる力の発見②その力を十分に活用することを提示します。これらの力を活かせるのは、ケアスタッフの感性と知性、創造性です。